Etiologia i czynniki ryzyka
Rak pochwy to rzadka choroba, najczęściej diagnozowana u kobiet po 60. roku życia, choć może wystąpić także u młodszych pań. Najważniejszym czynnikiem ryzyka jest zakażenie wirusem HPV – odpowiada za nawet 90% przypadków zmian przednowotworowych i raka pochwy. Inne czynniki zwiększające ryzyko to: wcześniejsze leczenie raka szyjki macicy, palenie tytoniu, napromienianie miednicy, przewlekłe stany zapalne oraz wypadanie narządów miednicy mniejszej. Rzadziej choroba wiąże się z ekspozycją płodową na dietylstilbestrol (DES) czy obecnością gruczolistości pochwy. Regularne wizyty u ginekologa, badania cytologiczne pozwalają wcześnie wykryć niepokojące zmiany, a szczepienia, unikanie palenia i dbanie o zdrowie intymne pomagają ograniczyć ryzyko zachorowania.
Rak pochwy – przyczyny i czynniki ryzyka
Rak pochwy to pierwotny nowotwór rozwijający się w pochwie. W większości przypadków jego występowanie wiąże się z zakażeniem wirusem brodawczaka ludzkiego (HPV). Zakażenie HPV jest główną przyczyną (nawet 90% przypadków) rozwoju zmian przednowotworowych pochwy (VaIN).
Raka płaskonabłonkowego pochwy najczęściej diagnozuje się u kobiet starszych po 60. r.ż., jednak choroba ta może wystąpić również u młodszych pań, choć jest to rzadkie.
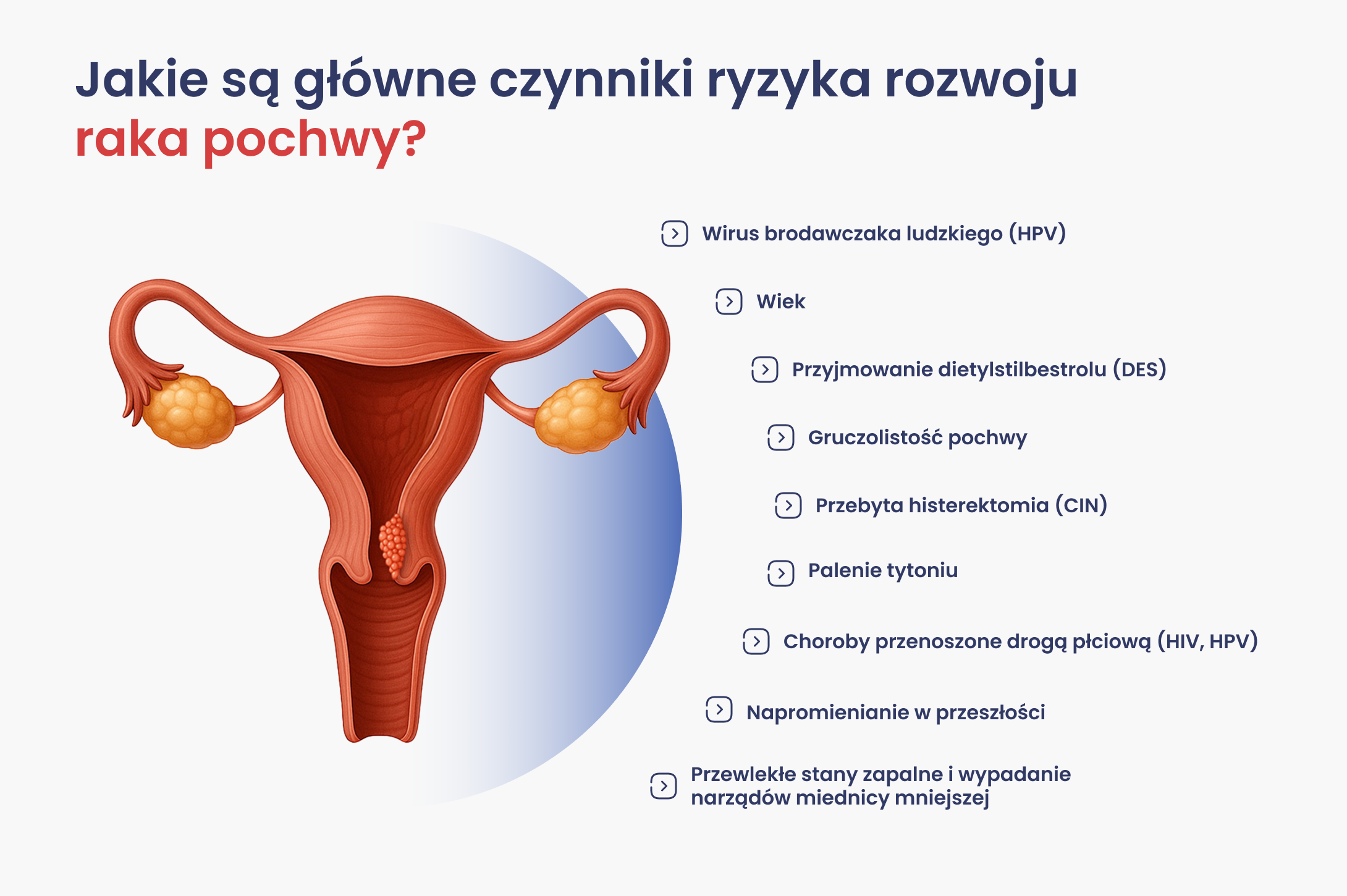
Jakie są główne czynniki ryzyka rozwoju raka pochwy?
- Wirus brodawczaka ludzkiego (HPV) - niektóre typy HPV są związane z rozwojem przedrakowych zmian pochwy (VaIN) i występują w większości przypadków raka pochwy. Typy HPV wysokiego ryzyka, takie jak HPV 16 i HPV 18, mogą powodować zmiany nowotworowe, często bez widocznych objawów, dopóki nie rozwinie się VaIN lub rak. HPV przenosi się głównie drogą płciową. Obecnie dostępne są szczepionki chroniące przed niektórymi typami HPV (https://www.gov.pl/web/zdrowie/hpv).
- Wiek - ryzyko zachorowania wzrasta z wiekiem. Najwięcej przypadków raka płaskonabłonkowego pochwy dotyczy kobiet po 60 r.ż. lub starszych. Nowotwór może jednak wystąpić także u młodszych pań, w wieku poniżej 40 lat.
- Przyjmowanie dietylstilbestrolu (DES) – U kobiet, których matki przyjmowały DES w ciąży, istnieje zwiększone ryzyko rozwoju jasnokomórkowego gruczolakoraka pochwy lub szyjki macicy, szczególnie jeśli ekspozycja miała miejsce w pierwszych 16 tygodniach ciąży. Na 1000 córek kobiet, które przyjmowały DES w czasie ciąży, przypada około 1 przypadek tego typu nowotworu. Średni wiek rozpoznania tego nowotworu to około 19 lat. Warto podkreślić, że gruczolakorak jasnokomórkowy związany z DES częściej występuje w pochwie niż w szyjce macicy.
- Gruczolistość pochwy - zwykle pochwa wyścielona jest płaskimi komórkami zwanymi komórkami płaskonabłonkowymi. U około 40% kobiet, które zaczęły miesiączkować, pochwa może mieć jeden lub więcej obszarów wyścielonych komórkami gruczołowymi. Komórki te wyglądają jak te znajdujące się w gruczołach szyjki macicy, wyściółce macicy (endometrium) i wyściółce jajowodów. Te obszary komórek gruczołowych nazywane są gruczolistością. Występuje u niemal wszystkich kobiet, które były narażone na DES podczas ciąży swoich matek. Gruczolistość zwiększa ryzyko rozwoju raka jasnokomórkowego, ale ten nowotwór jest nadal bardzo rzadki. Ryzyko raka jasnokomórkowego u kobiety z gruczolistością, niezwiązaną z DES, jest bardzo małe.
- Przebyta histerektomia z powodu śródnabłonkowej neoplazji szyjki macicy - CIN i/lub raka szyjki macicy - występowanie raka szyjki macicy lub stanu przedrakowego zwiększa ryzyko wystąpienia raka płaskonabłonkowego pochwy. Prawdopodobnie wynika to z faktu, że oba nowotwory mają wspólne czynniki ryzyka, takie jak infekcja HPV czy palenie tytoniu.
- Palenie tytoniu - ponad dwukrotnie zwiększa ryzyko zachorowania na raka pochwy.
- Choroby przenoszone drogą płciową - zakażenie wirusem HIV (ludzkim wirusem niedoboru odporności), wirusem wywołującym AIDS, zwiększa ryzyko zachorowania na raka pochwy. Zakażenie HIV może uniemożliwić prawidłowe działanie układu odpornościowego. Jeśli osoby z HIV są również zakażone innym wirusem, takim jak HPV, układ odpornościowy będzie miał trudności z pozbyciem się go, co zwiększa ryzyko rozwoju VaIN związanego z HPV lub raka pochwy związanego z HPV.
- Napromienianie w przeszłości (wcześniej przebyta radioterapia, zwykle w obrębie miednicy)
- Przewlekłe stany zapalne i wypadanie narządów miednicy mniejszej - u niektórych kobiet rozciągnięte więzadła miednicy mniejszej powodują opadanie macicy do pochwy, a nawet jej wysunięcie poza nią. Zjawisko to nazywa się wypadaniem macicy. Można je leczyć operacyjnie lub poprzez noszenie pessara – urządzenia utrzymującego macicę na miejscu. Niektóre badania sugerują, że długotrwałe (przewlekłe) podrażnienie pochwy u kobiet stosujących pessar może nieznacznie zwiększać ryzyko wystąpienia płaskonabłonkowego raka pochwy.
Źródła:
- Nowotwory kobiecego układu płciowego Redakcja: Jan Kornafel, Radosław Mądry - http://onkologia.zalecenia.med.pl/pdf/zalecenia_PTOK_tom1_06_Nowotwory_kobiecego_ukladu_plciowego_20130301.pdf
- https://www.cancervic.org.au/cancer-information/types-of-cancer/vaginal-cancer/vaginal-cancer-overview.html
- https://www.aepcc.org/webold/wp-content/uploads/2020/03/AEPCC_guidelines-VAIN.pdf

