Leczenie
Leczenie raka skóry zależy od wielu czynników – rodzaju nowotworu, jego zaawansowania, lokalizacji, a także ogólnego stanu zdrowia pacjenta.
Najczęściej stosowaną i najskuteczniejszą metodą jest operacja, ale u niektórych pacjentów lepsze będą inne sposoby, np. radioterapia, leczenie miejscowe lub nowoczesne terapie systemowe. W tym artykule opisujemy najważniejsze metody leczenia raka skóry oraz sytuacje, w których są one stosowane.
Wybór metody leczenia – indywidualne podejście do pacjenta
Decyzja dotycząca metody leczenia raka skóry zawsze powinna być dostosowana do indywidualnych potrzeb i stanu zdrowia pacjenta. Najważniejsze jest całkowite usunięcie zmienionych nowotworowo tkanek, dlatego najczęściej wybiera się metody, które są najbardziej skuteczne w całkowitym usunięciu zmiany i jednocześnie niosą ze sobą najmniejsze ryzyko nawrotu.
Wybór leczenia musi uwzględniać wiele czynników, w tym:
- rozmiar, liczbę i lokalizację zmian skórnych,
- rodzaj raka (wynik badania histopatologicznego),
- stopnień zaawansowania choroby i ryzyko nawrotu,
- zachowanie funkcji leczonej części ciała oraz efektu estetycznego,
- skuteczność metody leczniczej,
- tolerancję leczenia (ból, czas trwania, działania niepożądane),
- dostępność danej metody,
- funkcjonowanie układu odpornościowego pacjenta,
- preferencje chorego.
Chirurgia jako podstawowa metoda leczenia
Chirurgia jest najczęściej stosowaną metodą terapii raka skóry (zarówno w przypadku wysokiego, jak i niskiego ryzyka nawrotu). Jest najszybszym i najskuteczniejszym sposobem leczenia, a większość raków skóry może zostać całkowicie usuniętych. Decyzja o leczeniu powinna jednak uwzględniać ogólny stan pacjenta, obecne choroby współistniejące, a także kwestie psychologiczne i estetyczne. Wycięcie chirurgiczne musi zostać wykonane wraz z marginesem zdrowej tkanki, co ogranicza ryzyko nawrotu miejscowego.
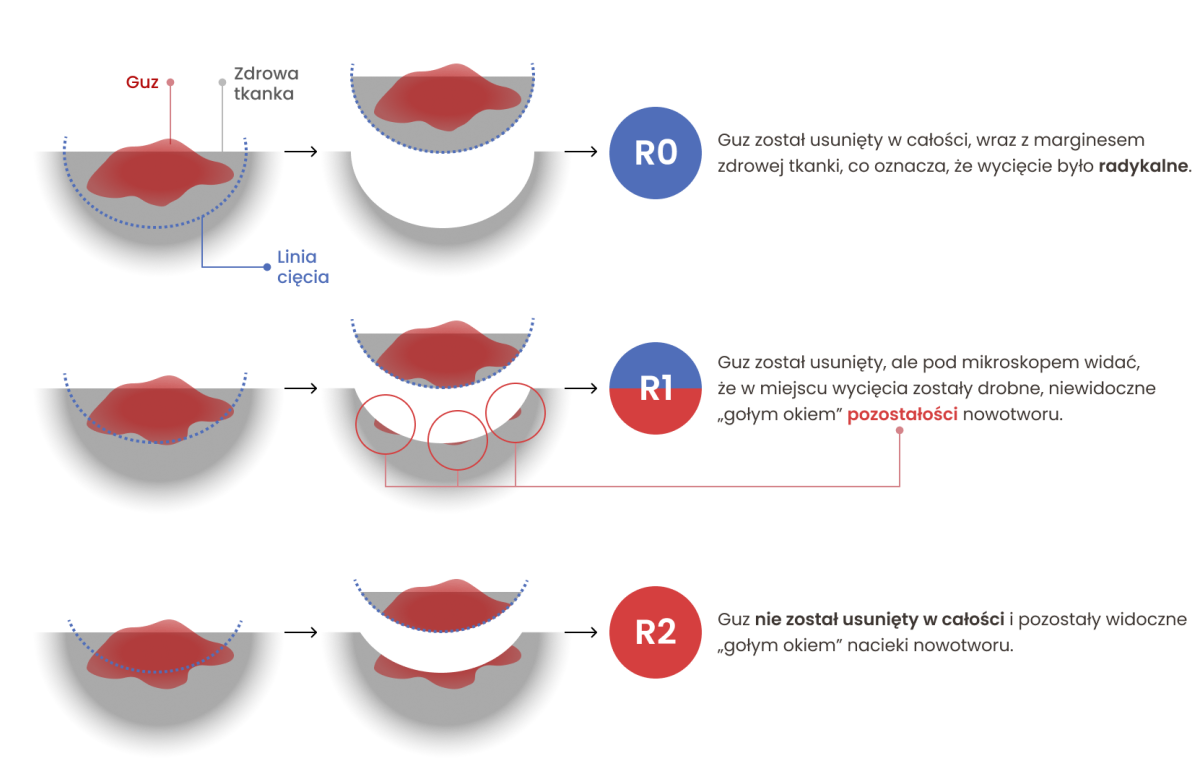
U wybranych pacjentów można zastosować też chirurgię mikrograficzną Mohsa. To wysokospecjalistyczna metoda, która polega na stopniowym usuwaniu kolejnych warstw skóry z jednoczesnym badaniem wyciętych fragmentów pod mikroskopem. W czasie badania sprawdza się brzegi i dno miejsca, skąd usunięto guz, aby wykryć obecność komórek nowotworowych. Jeśli są one obecne, wycina się tylko te miejsca, gdzie nowotwór jeszcze pozostał.
Dzięki temu można usunąć cały nowotwór, oszczędzając jak najwięcej zdrowej tkanki.
Jeśli w badaniu histopatologicznym po biopsji węzłów chłonnych, stwierdzona została obecność komórek nowotworowych, dodatkowo przeprowadza się ich usunięcie (limfadenektomię).
Powierzchniowe metody leczenia — alternatywa dla wybranych pacjentów
U wybranych pacjentów z niskim ryzykiem nawrotu raka podstawnokomórkowego (BCC) i raka kolczystokomórkowego (SCC), można rozważyć zastosowanie powierzchownych metod leczenia, takich jak: leki z grupy chemioterapeutyków lub immunoterapeutyków w kremie, metoda fotodynamiczna oraz kriochirurgia. Są one mniej skuteczne, dlatego ich zastosowanie powinno być ograniczone wyłącznie do pacjentów, którzy nie mogą poddać się podstawowym metodom leczenia, szczególnie operacji. Czasem decyzja o ich zastosowaniu może wynikać z potrzeby uzyskania lepszego efektu estetycznego u pacjentów z powierzchownym rakiem podstawnokomórkowym o niskim ryzyku nawrotu.
Radioterapia — gdy operacja nie jest możliwa
Radioterapia jest metodą z wyboru, jeśli pacjent nie kwalifikuje się do leczenia chirurgicznego:
- z powodów zdrowotnych,
- ze względu na ryzyko poważnych uszkodzeń funkcjonalnych lub estetycznych (szczególnie w okolicach twarzy i głowy),
- ponieważ nie wyraża zgody na operację.
Czasem radioterapia jest metodą pierwszego wyboru, ponieważ zmiana jest nie możliwa do wycięcia chirurgicznego. Skuteczność radioterapii, choć nieco niższa niż operacji, jest wysoka, a odsetek nawrotów miejscowych wynosi tylko ok. 10%.
Radioterapia jako leczenie uzupełniające po zabiegu operacyjnym jest stosowana w przypadkach zaawansowanego raka skóry, szczególnie gdy nowotwór rozprzestrzenił się w pobliżu nerwów. Może być też zastosowana po usunięciu węzłów chłonnych z powodu przerzutów, zwłaszcza jeśli w leczeniu chirurgicznym nie udało się całkowicie usunąć guza lub nie ma możliwości przeprowadzenia kolejnej operacji. W szczególnych przypadkach może być też zastosowana jako leczenie paliatywne.
Należy mieć na względzie, że radioterapia jest obciążona ryzykiem związanym z późnymi skutkami ubocznymi. Może prowadzić do problemów skórnych, takich jak zapalenie skóry oraz bliznowacenie i uszkodzenie naczyń krwionośnych. Z biegiem czasu może to pogarszać uzyskany efekt estetyczny. Czasem może także zwiększać ryzyko wystąpienia wtórnych, choć zdarza się to niezwykle rzadko.
Leczenie systemowe w leczeniu choroby zaawansowanej
W bardzo rzadkich przypadkach, w szczególności u chorych z obciążeniem genetycznym lub immunosupresją (osłabieniem układu odpornościowego), rak skóry może rozwinąć się do stadium zaawansowanego miejscowo, którego nie da się wyleczyć za pomocą omówionych wyżej metod. Jeszcze rzadziej mogą rozwijać się przerzuty do narządów odległych, jak na przykład płuca. W takiej sytuacji zastosowanie mogą mieć następujące metody leczenia ogólnego:
- immunoterapia,
- leczenie celowane,
- chemioterapia.
Obecnie nowoczesne leczenie celowane i immunoterapia stosowane w terapii niebarwnikowych nowotworów złośliwych skóry dostępne są w Polsce w ramach dwóch programów lekowych:
- B.88. Leczenie chorych na zaawansowanego raka podstawnokomórkowego skóry wismodegibem (ICD-10 C44),
- B.125. Leczenie pacjentów chorych na kolczystokomórkowego raka skóry (ICD-10: C44.12, C44.22, C44.32, C44.42, C44.52, C44.62, C44.72, C44.82, C44.92),
które stanowią załącznik do obwieszczenia Ministra Zdrowia w sprawie wykazu refundowanych leków, środków spożywczych specjalnego przeznaczenia żywieniowego oraz wyrobów medycznych.
Obwieszczenie Ministra Zdrowia w sprawie wykazu refundowanych leków, środków spożywczych specjalnego przeznaczenia żywieniowego oraz wyrobów medycznych wraz z załącznikami
Programy lekowe — co warto wiedzieć?
Program lekowy to forma świadczenia zdrowotnego, która obejmuje leczenie pacjentów z wykorzystaniem innowacyjnych i kosztownych substancji czynnych, które nie są finansowane w ramach standardowych świadczeń gwarantowanych. Jego celem jest zapewnienie dostępu do nowoczesnych terapii dla pacjentów z poważnymi schorzeniami. Programy te są ściśle zdefiniowane i dotyczą określonych jednostek chorobowych oraz grup pacjentów, którzy spełniają kryteria kwalifikacji.
Każdy program lekowy zawiera szczegółowy opis, który obejmuje:
- kryteria kwalifikacji pacjenta do leczenia,
- kryteria wyłączenia z programu,
- schemat dawkowania leków oraz sposób ich podawania,
- wykaz badań diagnostycznych wykonywanych w momencie kwalifikacji do leczenia oraz w czasie jego monitorowania.
Pacjenci zakwalifikowani do programów lekowych mogą korzystać z leczenia bezpłatnie, a decyzję o ich kwalifikacji podejmuje lekarz w placówkach, które mają kontrakt na realizację tych programów.
Leczenie raka z komórek Merkla — specjalistyczne podejście do rzadkiego nowotworu
Ze względu na inny przebieg i obraz kliniczny tego nowotworu, leczenie raka z komórek Merkla (MCC) powinno być prowadzone w ośrodkach wysokospecjalistycznych. Podstawą leczenia nadal jest chirurgia, jednak musi być ona przeprowadzona z zachowaniem większych marginesów resekcji niż w przypadku SCC i BCC oraz uzupełniona o pooperacyjną radioterapię. W związku z częstszym występowaniem przerzutów do węzłów chłonnych (występują nawet u 25–35% chorych, którzy nie wykazują objawów związanych z ich wystąpieniem) zaleca się również biopsję węzła chłonnego, do którego spływa limfa z obszaru, w którym znajduje się nowotwór (tzw. węzeł wartowniczy). Jeżeli potwierdzone zostanie zajęcie węzłów chłonnych, należy je usunąć chirurgicznie i, tak jak w przypadku wycięcia guza, zastosować pooperacyjną radioterapię. Czasem u tych chorych stosuje się dodatkowo chemioterapię (przed lub po operacji).
Jeśli zmiana pierwotna jest nie możliwa do usunięcia chirurgicznego lub pojawiły się przerzuty odległe, leczenie z założenia ma charakter paliatywny. Stosuje się wtedy immunoterapię lub chemioterapię. W określonych przypadkach można zastosować leczenie chirurgiczne lub radioterapię w celu złagodzenia objawów i poprawy komfortu życia. Dynamiczny rozwój nauki i medycyny sprawia, że warto również kierować chorych z uogólnionym MCC do udziału w badaniach klinicznych. Często oferują one dostęp do innowacyjnych terapii, które pozwalają na poprawę rokowania wielu pacjentów.
Wytyczne postępowania diagnostyczno-terapeutycznego na nowotwory skóry opracowane w ramach NSO
Rokowanie — jakie są szanse na wyleczenie raka skóry?
Rokowanie chorych na raka skóry zależy od podtypu nowotworu, stadium zaawansowania choroby oraz szybkiego wdrożenia leczenia. Zasadniczo rokowania są dobre, szczególnie w przypadku wczesnego wykrycia i leczenia. Odsetek nawrotów miejscowych przy zastosowaniu radykalnej resekcji wynosi mniej niż 5%, a w przypadku radioterapii ok. 10%.
Rak podstawnokomórkowy jest całkowicie wyleczalny w przypadku podjęcia radykalnego leczenia chirurgicznego. Praktycznie nie daje przerzutów odległych. W przypadku raka kolczystokomórkowego wyleczalność mierzona 5-letnim okresem wolnym od choroby wynosi 90%. W przypadku stwierdzenia obecności przerzutów do regionalnych węzłów chłonnych 5-letnie przeżycie wynosi 70%, jednak przerzuty te występują rzadko (ok. 5% chorych). Przerzuty odległe występują jeszcze rzadziej (poniżej 2% chorych) i przeważnie dotyczą chorych w stanie immunosupresji z powodu stosowanych leków lub chorób współistniejących. W przypadku tych pacjentów, rokowanie jest znacznie gorsze, a 5-letnie przeżycie wynosi około 30%.
Istotny wpływ na rokowanie po leczeniu raka skóry ma też fakt, że w tej grupie pacjentów znacznie częściej niż w populacji ogólnej rozpoznaje się czerniaka.
Rokowanie jest również gorsze w przypadku raka z komórek Merkla, gdzie wznowa miejscowa występuje zdecydowanie częściej i dotyczy:
- 30% chorych leczonych chirurgicznie,
- 11% chorych leczonych chirurgicznie z uzupełniającą radioterapią.
Jeśli doszło do przerzutów, leczenie ma charakter paliatywny i pomimo stosowania chemioterapii oraz immunoterapii odsetek pacjentów uzyskujących długotrwałe przeżycie są niski. Jednak, u niektórych chorych immunoterapia pozwala na długoletnią kontrolę choroby.
[1] Rutkowski P, Dolecki K, Dudzisz-Śledź M, Jeziorski A, Kamińska-Winciorek G, et al. Wytyczne postępowania diagnostyczno-terapeutycznego u chorych na raka skóry (wersja 2) [Inetrnet]. 2024 [15.03.2025]. https://nio.gov.pl/wp-content/uploads/2025/01/Wytyczne-raki-skory_aktualizacja_31.12.2024r_v2.pdf
[2] Wojciechowska U, Barańska K, Miklewska M, Didkowska JA. Cancer incidence and mortality in Poland in 2020. Nowotwory. Journal of Oncology 2023;73(3):129-145.
Wyszukiwarka placówek NFZ
Skorzystaj z wyszukiwarki świadczeniodawców NFZ, aby znaleźć placówki, w których możesz rozpocząć lub kontynuować leczenie. Sprawdź listę poradni, szpitali i innych miejsc, gdzie każdy pacjent może otrzymać pomoc medyczną w ramach powszechnego ubezpieczenia zdrowotnego.

