Metody zapobiegania
Profilaktyka ma ogromne znaczenie w ograniczaniu liczby zachorowań i zgonów w raku jelita grubego, a aktualna wiedza pozwala na wdrożenie skutecznych działań.
Działania obejmują:
- profilaktykę pierwotną obejmującą właściwą dietę i zdrowy styl życia,
- profilaktykę wtórną, czyli badania pozwalające na wczesne wykrycie choroby.
Dieta — to, co jesz, może szkodzić jelitom
Rak jelita grubego wykazuje szczególną podatność na wpływ codziennych nawyków, a wybory żywieniowe mają bardzo duże znaczenie dla profilaktyki tego nowotworu. Aby zmniejszyć ryzyko zachorowania, warto ograniczyć czerwone i przetworzone mięso oraz nasycone kwasy tłuszcze [. Produkty te działają na jelita prozapalnie, dlatego zaleca się ograniczenie spożycia mięsa (zarówno czerwonego, jak i innych zwierząt) do trzech umiarkowanych porcji tygodniowo (ok. 500 g). Korzystniejszym wyborem są drób, ryby i tłuszcze roślinne, np. oliwa z oliwek. Wynika to z faktu, że osoby, które codziennie jedzą czerwone mięso, są trzy razy bardziej narażone na raka jelita grubego niż te, które jedzą je sporadycznie lub wcale.
Inną grupą produktów, które mają szczególnie negatywny wpływ na rozwój nowotworu jelita grubego, są alkohole. Każda ilość etanolu wiąże się ze zwiększonym ryzykiem zachorowania, a ono rośnie proporcjonalnie do ilości spożywanego etanolu.
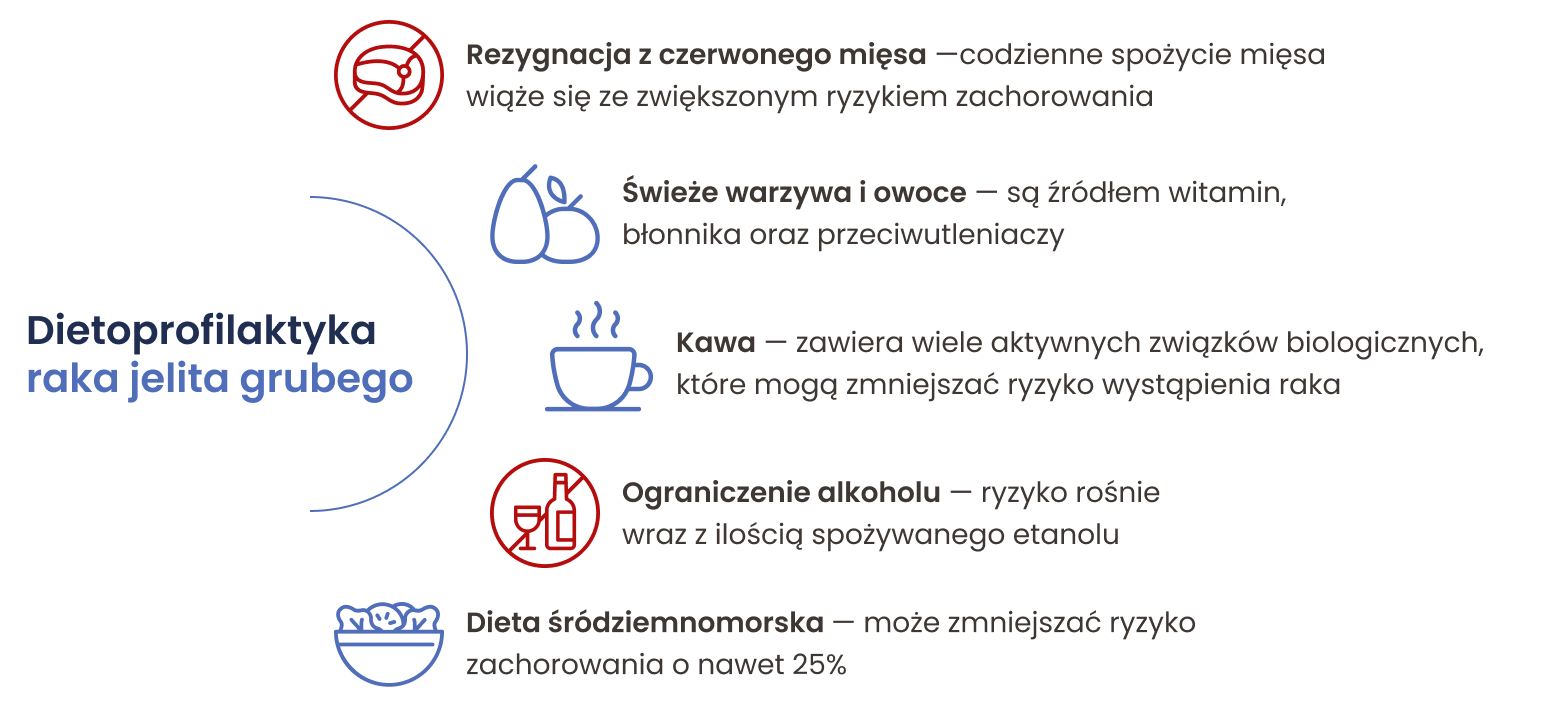
Warzywa i błonnik — jak działa roślinna tarcza ochronna?
Ochronne działanie warzyw i owoców jest szeroko uznane. Są one źródłem witamin, błonnika pokarmowego oraz przeciwutleniaczy, które neutralizują wolne rodniki. W szczególności warto zwrócić uwagę na warzywa kapustne, które zawierają wiele związków zaangażowanych w ochronę przed rakiem. Przypuszcza się, że podobne działanie ochronne może mieć błonnik pokarmowy. Reguluje on perystaltykę jelit, a niektóre jego frakcje mają też właściwości odtruwające. Chociaż błonnik jest korzystny dla zdrowia jelit, badania nie potwierdzają bezpośredniego związku z występowaniem raka jelita grubego.
Ruch to zdrowie — aktywność fizyczna zmniejsza ryzyko raka
Równie istotnym elementem profilaktyki raka jelita grubego jest regularna aktywność fizyczna, a ryzyko zachorowania jest niższe w przypadku osób, które są aktywne fizycznie. Badania wskazują, że umiarkowana aktywność fizyczna przed diagnozą, jak i po rozpoznaniu raka jelita grubego, może zmniejszać śmiertelność wśród chorych.
FIT czy kolonoskopia? — regularnie badaj jelita
Chociaż zdrowy styl życia jest wysoce skuteczny w zmniejszaniu ryzyka zachorowania, nie może ustrzec przed narażeniem na niemodyfikowalne czynniki ryzyka, takie jak predyspozycje genetyczne. Dlatego w przypadku raka jelita grubego znaczącą rolę odgrywa profilaktyka wtórna, polegająca na jak najwcześniejszym wykrywaniu choroby lub zmian przednowotworowych (polipów). Możliwe są dwie strategie postępowania:
- badanie immunochemiczne kału (test FIT),
- badanie endoskopowe (kolonoskopię).
Test FIT – proste badanie, które może wykryć raka na wczesnym etapie
Test FIT (ang. fecal immunochemical test) to nieinwazyjne badanie wykorzystujące metody immunochemiczne, które ma na celu stwierdzenie obecności krwi utajonej w kale. U osób z negatywnym wynikiem zaleca się powtarzanie testu co 1–2 lata, natomiast w przypadku wykrycia krwi konieczne jest wykonanie kolonoskopii. Test FIT może być szczególnie wskazany do stosowania u osób, które nie są gotowe na badanie endoskopowe. Należy mieć jednak na uwadze, że jego dodatni wynik nie zawsze oznacza obecność raka.
Kolonoskopia – brzmi groźnie, ale może uratować życie
Badanie endoskopowe ma tę przewagę, że nie tylko pozwala na wykrycie choroby, ale również na wykrycie zmian przednowotworowych (polipów). Kolonoskopia polega na obejrzeniu jelita grubego za pomocą kamery elastycznego wziernika o średnicy około 1 cm, który wprowadzany jest przez odbyt. W czasie badania można pobrać wycinki do badania histopatologicznego, a także przeprowadzić drobne zabiegi chirurgiczne. W przypadku wykrycia polipów, kolonoskopia pozwala na ich wycięcie.

Gdzie zrobić kolonoskopię i czy trzeba mieć skierowanie?
W Polsce kolonoskopię można wykonać:
- w ramach programu badań przesiewowych — badanie jest bezpłatne i dostępne bez skierowania dla osób spełniających kryteria kwalifikacji opisane poniżej,
- w oparciu o skierowanie od lekarza podstawowej opieki zdrowotnej (POZ) lub lekarza specjalisty.
Badanie jest realizowane w trybie ambulatoryjnym i może być wykonane ze znieczuleniem miejscowym lub ogólnym, a częstotliwość ich wykonywania jest zależna od indywidualnej sytuacji i obciążenia chorego.
Program badań przesiewowych — darmowe badanie, które może wykryć raka
Aby wykonać kolonoskopię w programie badań przesiewowych, wystarczy zgłosić się do jednego z ośrodków realizujących program. W programie mogą wziąć udział wszystkie osoby w wieku:
- 50–65 lat,
- 40–49 lat, które posiadają krewnego pierwszego stopnia (rodzice, rodzeństwo, dzieci), u którego rozpoznano nowotwór jelita grubego.
Badanie w ramach programu można wykonać, jeśli upłynęło co najmniej 10 lat od ostatniej kolonoskopii oraz jeśli nie występują objawy kliniczne sugerujące nowotwór jelita grubego.
[1] Wojciechowska U, Barańska K, Miklewska M, Didkowska JA. Cancer incidence and mortality in Poland in 2020. Nowotwory. Journal of Oncology 2023;73(3):129–145. DOI: https://doi.org/10.5603/NJO.2023.0026
[2] DeVita VT, Lawrence TS, Rosenberg SA. Devita, Hellman, and Rosenberg's cancer : principles and practice of oncology. Twelfth edition. Philadelphia: Wolters Kluwer; 2023.
[3] Kałędkiewicz E, Doboszyńska A. Dietoprofilaktyka raka jelita grubego. Onkol Prakt Klin. 2012;8:171-7.
[4] Rozporządzenie Ministra Zdrowia z dnia 6 listopada 2013 r. w sprawie świadczeń gwarantowanych z zakresu programów zdrowotnych (Dz.U. 2023 poz. 916 z późn. zm.)


