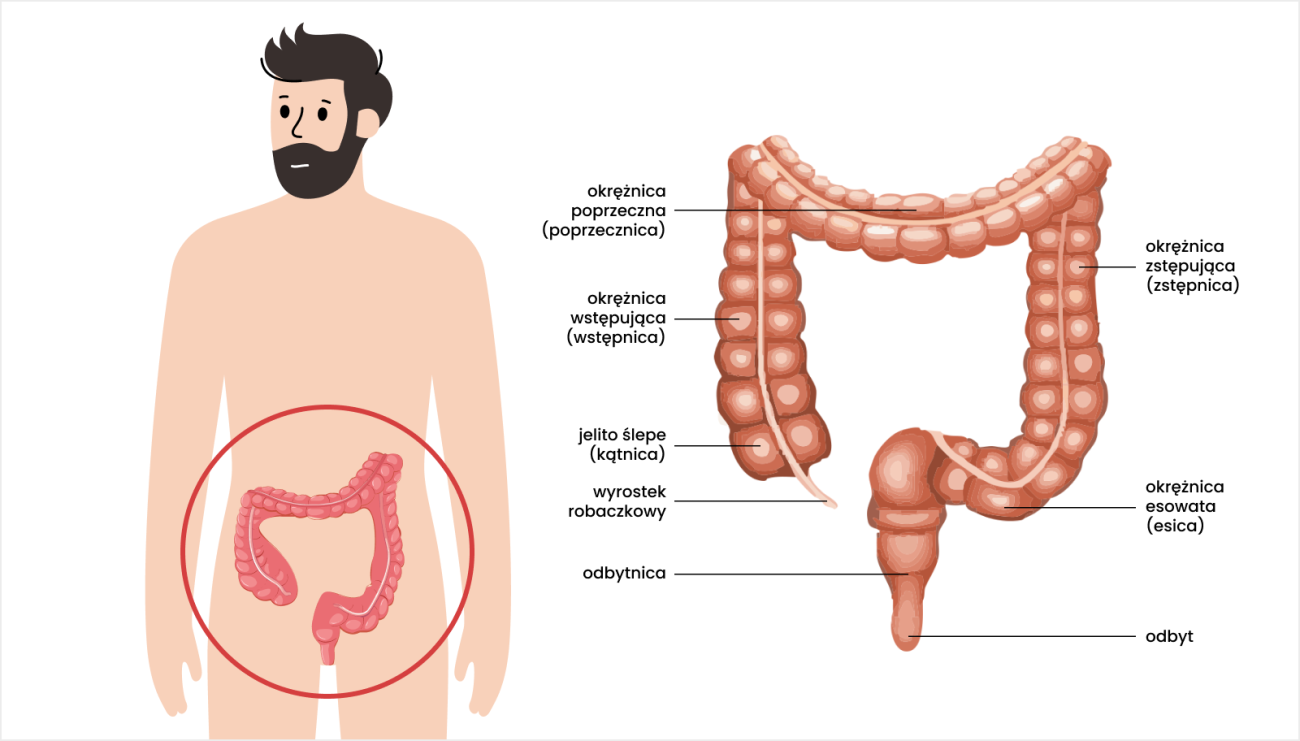
Jelito grube
Rak jelita grubego to nowotwór złośliwy, który rozwija się z komórek nabłonka błony śluzowej jelita grubego. Może się pojawiać się w różnych jego odcinkach — wyszczególnić można: raka okrężnicy, raka esicy i raka odbytnicy. Choć rak kanału odbytu także znajduję się w tej okolicy ciała, to stanowi on odrębną jednostkę chorobową.
W zależności od lokalizacji rak jelita grubego będzie dawał różne objawy. Raki prawej strony jelita wiążą się z niedokrwistością i osłabieniem, a lewej strony — zmiany rytmu wypróżnień, krwawienia i bóle brzucha.
Większość przypadków rozwija się powoli, na bazie łagodnych zmian, tzw. polipów (gruczolaków), które z czasem ulegają przekształceniu w raka inwazyjnego. Im głębiej rak nacieka ścianę jelita, tym bardziej zaawansowane jest stadium choroby i tym większe ryzyko przerzutów. Dlatego tak kluczową rolę w walce z rakiem jelita grubego odgrywa profilaktyka – zarówno pierwotna (czyli zdrowy styl życia), jak i wtórna (regularne badania przesiewowe). Wczesne wykrycie zmian nowotworowych znacznie zwiększa szanse na skuteczne leczenie i przeżycie.
Wybierz interesujący Cię dział, aby dowiedzieć się więcej:
Epidemiologia
Rak jelita grubego jest trzecim najczęściej występującym nowotworem na świecie i drugą co do częstości przyczyną zgonów. W 2022 r. rozpoznano go u 362 tys. pacjentów w Unii Europejskiej, co stanowi około 13% wszystkich przypadków raka w UE. Częstość jego występowania jest większa w regionach uprzemysłowionych i zurbanizowanych.
W Polsce również należy on do najczęściej diagnozowanych nowotworów złośliwych — w 2022 roku raka jelita grubego rozpoznawano u 1 na 2 tys. osób. Częściej występuje u mężczyzn niż u kobiet, a ryzyko zachorowania wzrasta z wiekiem — większość pacjentów jest diagnozowanych w wieku ponad 60 lat.
Etiologia i czynniki ryzyka
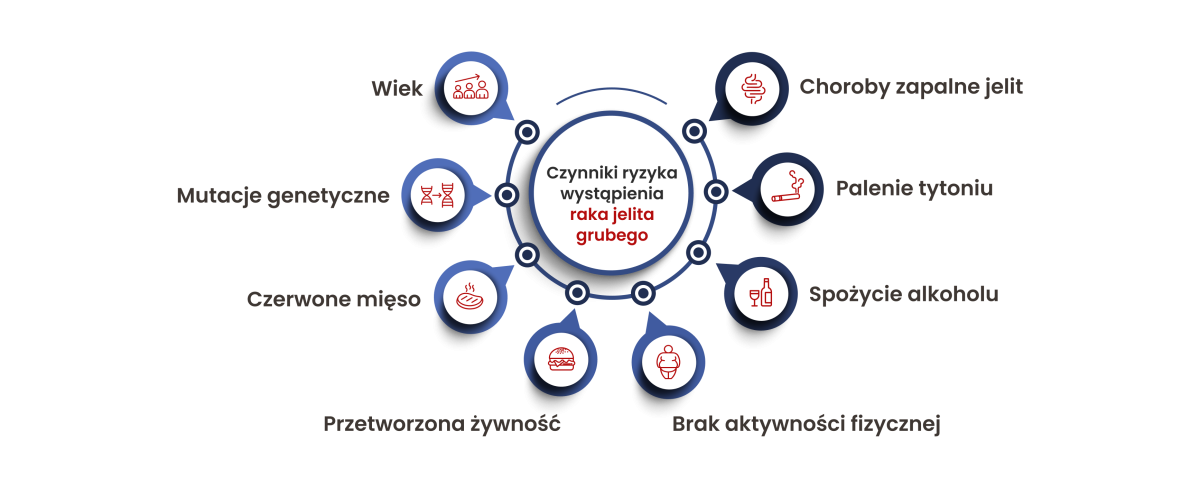
Aktualnie przyczyny raka jelita grubego nie są dokładnie poznane. Zidentyfikowano jednak pewne czynniki ryzyka, które przyczyniają się do rozwoju choroby. Około 30% przypadków tego nowotworu występuje rodzinnie, jednak najczęściej jest to choroba sporadyczna, czyli związana z czynnikami środowiskowymi.
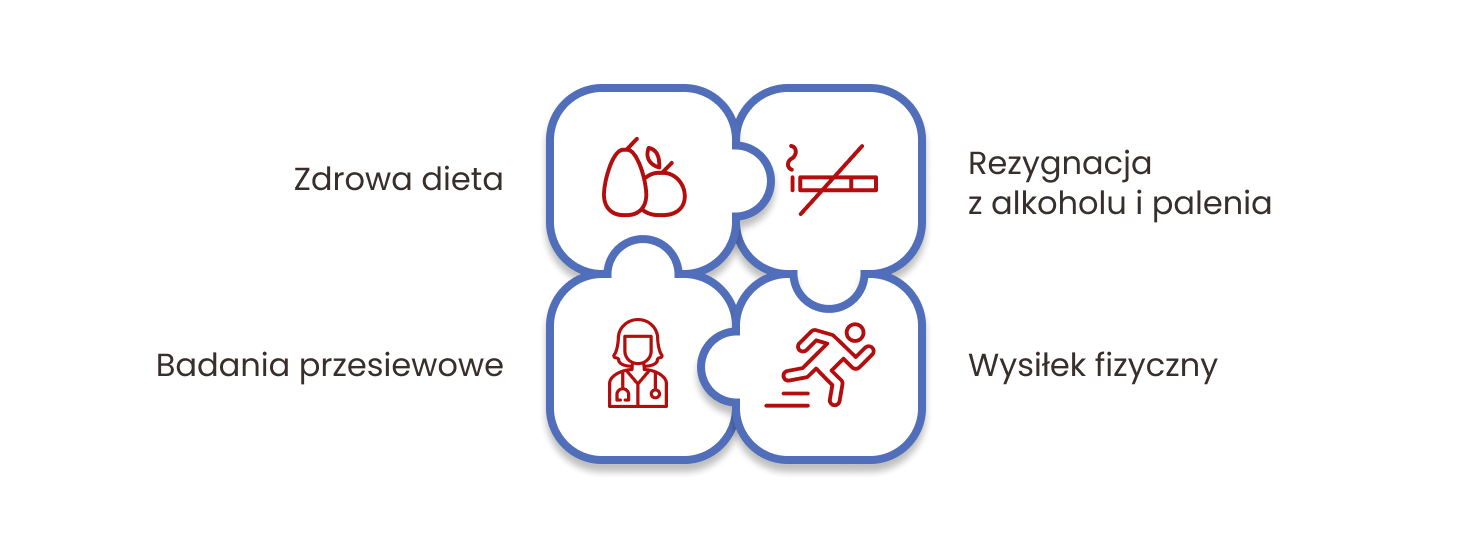
Metody zapobiegania
Rak jelita grubego jest szczególnie podatny na wpływ środowiska i stylu życia. Zmiana nawyków żywieniowych, większa aktywność fizyczna i utrzymywanie prawidłowej masy ciała mogą zmniejszyć ryzyko zachorowania o nawet 70%. Jednocześnie szacuje się, że 15–30% przypadków raka jelita grubego może wynikać z obciążenia genetycznego, dlatego istotne jest możliwie wczesne wykrycie i usunięcie zmian dzięki przesiewowej kolonoskopii.
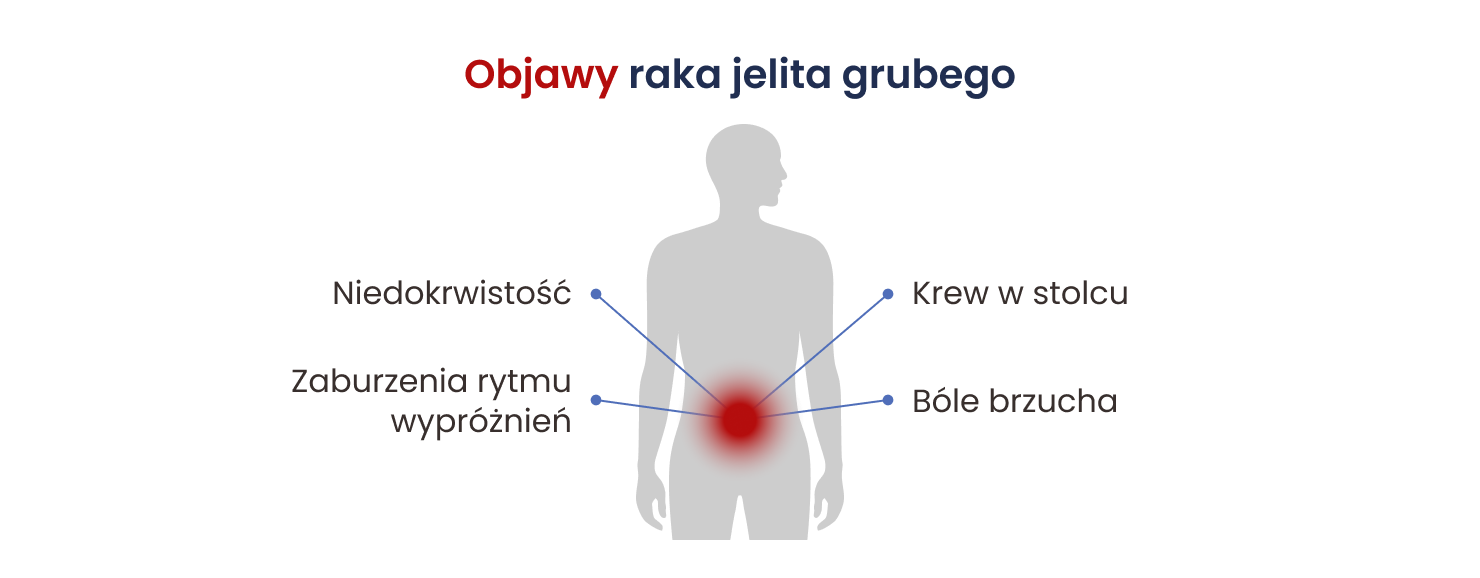
Objawy raka jelita grubego
Rak jelita grubego we wczesnym stadium zaawansowania zazwyczaj rozwija się powoli i bezobjawowo. Pierwszym sygnałem rozwijającej się choroby są często: ogólne osłabienie, męczliwość i obecność krwi w stolcu. Następnie pojawiają się bóle podbrzusza, problemy z wypróżnianiem (zmiany rytmu, zaparcia, biegunki, parcie, itp.) i niezamierzone chudnięcie.
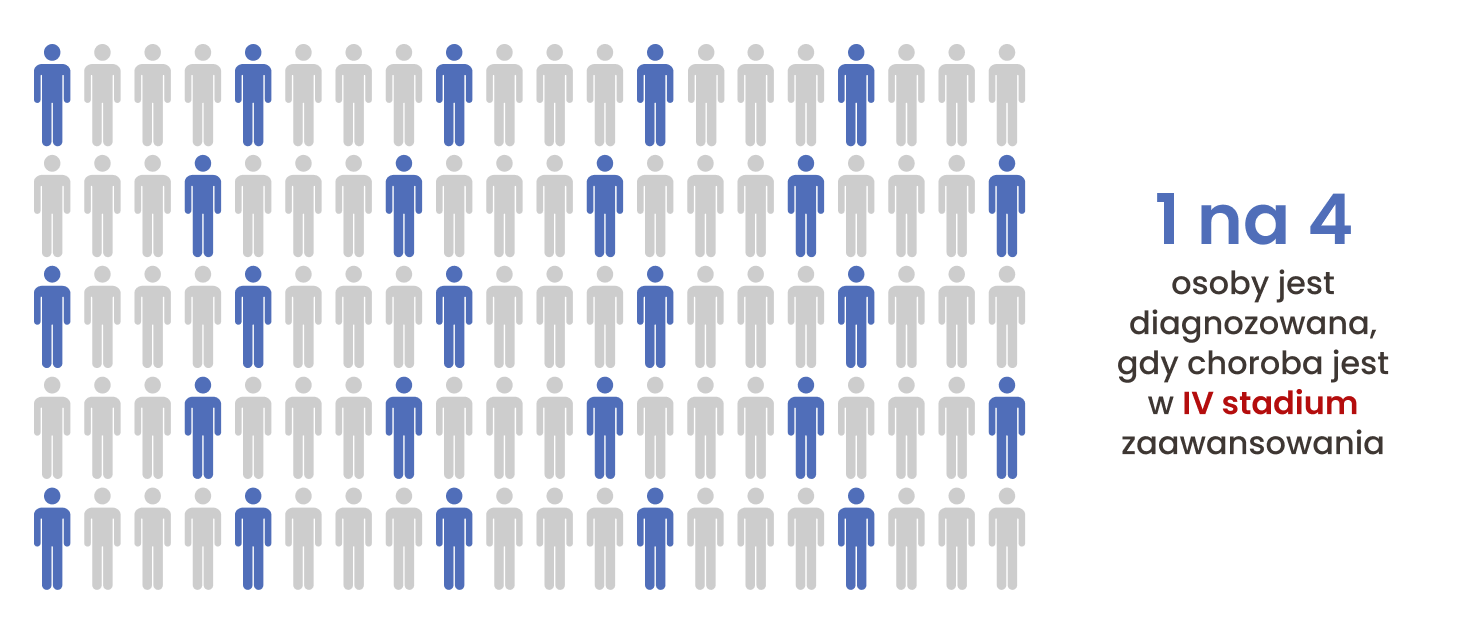
Diagnostyka
W przypadku podejrzenia raka jelita grubego, podstawowym narzędziem diagnostycznym są badania endoskopowe (najczęściej kolonoskopia). Umożliwiają one dokładne obejrzenie jelit i wykrycie ewentualnych zmian nowotworowych Ponieważ objawy choroby pojawiają się zwykle dopiero w bardziej zaawansowanym stadium, duże znaczenie mają badania przesiewowe.
Leczenie
Leczenie raka jelita grubego jest postępowaniem wielodyscyplinarnym, łączącym różne techniki terapeutyczne. Wybór preferowanej strategii zależy od lokalizacji i stopnia zaawansowania guza, a także wydolności chorego i ewentualnych chorób współistniejących.

Postępowanie po leczeniu
Postępowanie po zakończonym leczeniu raka jelita grubego zależy od stopnia zaawansowania choroby. U chorych leczonych z założeniem radykalnym ma ono na celu wczesne wykrycie nawrotu choroby i leczenie powikłań. Natomiast u chorych leczonych paliatywnie powinno ono uwzględniać indywidualne potrzeby pacjenta.
Pamiętaj, że każdy przypadek zdrowotny wymaga indywidualnej oceny
Informacje zawarte w Kompendium mają charakter ogólny i nie stanowią profesjonalnej porady medycznej. Każdy przypadek wymaga indywidualnej oceny — w razie wątpliwości, pytań lub potrzeby uzyskania szczegółowych wyjaśnień, skonsultuj się z lekarzem prowadzącym. To on najlepiej zna Twoją sytuację i pomoże dobrać rozwiązania odpowiednie dla Ciebie.
W przypadku dodatkowych pytań należy zwrócić się do lekarza. Porad i wsparcia udzielają też organizacje działające na rzecz pacjentów.

