Skorzystaj z wyszukiwarki świadczeniodawców NFZ, aby znaleźć placówki, w których możesz rozpocząć lub kontynuować leczenie. Sprawdź listę poradni, szpitali i innych miejsc, gdzie każdy pacjent może otrzymać pomoc medyczną w ramach powszechnego ubezpieczenia zdrowotnego.
Leczenie
Data aktualizacji: 2025-03-03
Leczenie raka odbytu zależy przede wszystkim od typu histologicznego, lokalizacji i stopnia zaawansowania nowotworu. Aktualnie głównym sposobem leczenia raka odbytu jest radiochemioterapia. Rzadziej stosowane jest leczenie chirurgiczne, które do niedawna stanowiło podstawowy sposób postępowania, a wiązało się koniecznością wyłonienia sztucznego odbytu (stomii).
Leczenie raka płaskonabłonkowego kanału odbytu
Podstawowym sposobem leczenia raka płaskonabłonkowego kanału odbytu jest jednoczesne stosowanie chemioterapii i radioterapii (tzw. radiochemioterapia), a u wybranych pacjentów samej radioterapii. To leczenie o założeniu radykalnym, czyli mające na celu całkowite wyleczenie, nawet w bardziej zaawansowanych stopniach choroby. Co ważne, można ją też zastosować u pacjentów w starszym wieku czy zakażonych wirusem HIV, jeśli pozwala na to ich stan ogólny. Obecnie wykorzystuje się nowoczesne techniki radioterapii, które pozwalają precyzyjnie naświetlać obszar guza, minimalizując uszkodzenia zdrowych tkanek i zmniejszając ryzyko powikłań. Natomiast stosowanie radioterapii w połączeniu z chemioterapią, zwiększa skuteczność leczenia, zwłaszcza w zakresie kontroli miejscowej.
Leczenie chirurgiczne – kiedy jest konieczne?
Wycięcie odbytu (amputacja brzuszno-krzyżowa) zazwyczaj nie jest stosowana jako leczenie pierwszego wyboru. Wykonuje się ją wtedy, gdy radiochemioterapia nie przyniosła oczekiwanych efektów, doszło do nawrotu lub gdy pacjent nie może być poddany radioterapii, na przykład po wcześniejszym napromienianiu okolic miednicy. Przed podjęciem decyzji o zabiegu należy upewnić się, że nie doszło do rozprzestrzenienia się nowotworu na inne narządy, np. w obrębie jamy brzusznej czy klatki piersiowej. Ponieważ zabieg ten wiąże się z wysokim ryzykiem powikłań w przypadku chorych, którzy wcześniej przeszli radioterapię, powinien być przeprowadzony w ośrodku specjalistycznym.
Leczenie chirurgiczne bywa jedyną metodą leczenia w przypadku powierzchownego inwazyjnego raka płaskonabłonkowego odbytu. Guzy te występują rzadko i często wykrywane są przy okazji wycięcia zmian uważanych za łagodne: hemoroidów, kłykcin czy zmian skórnych. Jeżeli po pierwotnej operacji stwierdzono, że cała zmiana nowotworowa została usunięta (ujemne marginesy), to u wybranych pacjentów można na tym etapie zakończyć leczenie.

Leczenie raka płaskonabłonkowego brzegu odbytu
Leczenie raka brzegu odbytu o niskim zaawansowaniu (do 4 cm, bez przerzutów do węzłów chłonnych) polega na chirurgicznym usunięciu guza, podobnie jak w przypadku innych raków jelita grubego. Ważne jest, aby wokół guza został odpowiedni margines zdrowej tkanki (co najmniej 1 cm). Jeśli po operacji margines jest mniejszy lub w badaniu mikroskopowym widoczne są komórki nowotworowe, konieczne jest poszerzenie operacji lub zastosowanie radiochemioterapii. W przypadkach bardziej zaawansowanego raka lub gdy operacja mogłaby uszkodzić zwieracze, stosuje się radiochemioterapię, tak jak w leczeniu raka kanału odbytu.
Leczenie raka gruczołowego kanału odbytu
Ponieważ rak gruczołowy zazwyczaj słabo reaguje na promieniowanie jonizujące (radioterapię), standardową metodą leczenia jest leczenie chirurgiczne. Mimo to radioterapię z równoczasową chemioterapią zazwyczaj stosuje się jako leczenie przedoperacyjne. W uzasadnionych przypadkach, jeżeli guz jest niewielki, lekarz może zdecydować o leczeniu wyłącznie radiochemioterapią, a skierowanie na operację rozważyć dopiero w przypadku niepowodzenia leczenia.

Leczenie pacjentów z przerzutami odległymi
W przypadku przerzutów odległych wprowadza się leczenie paliatywne oparte na chemioterapii, które pozwala na wydłużenie i poprawę komfortu życia. Jeśli liczba przerzutów jest niewielka (choroba oligometastatyczna) leczenie dobiera się indywidualnie. Można rozważyć chirurgiczne usunięcie przerzutów (metastazektomię) lub zastosować precyzyjną radioterapię (stereotaktyczną). Metodę tę stosuje się także przy izolowanych nawrotach raka w miednicy, poza obszarem wcześniej leczonym radioterapią.
Powikłania związane z leczeniem
Radiochemioterapia wiąże się z ryzykiem wystąpienia powikłań, szczególnie w trakcie leczenia. Około 70% pacjentów doświadcza ostrych działań niepożądanych, takich jak bolesne zapalenie skóry, osłabienie, biegunka, nudności, wymioty, częste oddawanie moczu, zmniejszona liczba białych krwinek (leukopenia) i niedokrwistość. Wiele osób potrzebuje silnych leków przeciwbólowych. Na poparzoną skórę stosuje się maści przeciwbakteryjne, a miejscowo lidokainę, aby złagodzić ból. Objawy te utrzymują się zwykle do 2–3 tygodni po zakończeniu leczenia. Ze względu na ryzyko leukopenii, zalecane jest regularne badanie krwi.
Długotrwałe powikłania mogą obejmować problemy z odbytnicą i kanałem odbytu, takie jak nagłe parcia, częste wypróżnienia, nietrzymanie stolca i gazów oraz niepełne wypróżnienia. Może pojawić się krew w stolcu, co wymaga przeprowadzenia kolonoskopii. W rzadkich przypadkach konieczne jest leczenie, aby powstrzymać krwawienia. Istnieje także ryzyko złamań kości udowej.
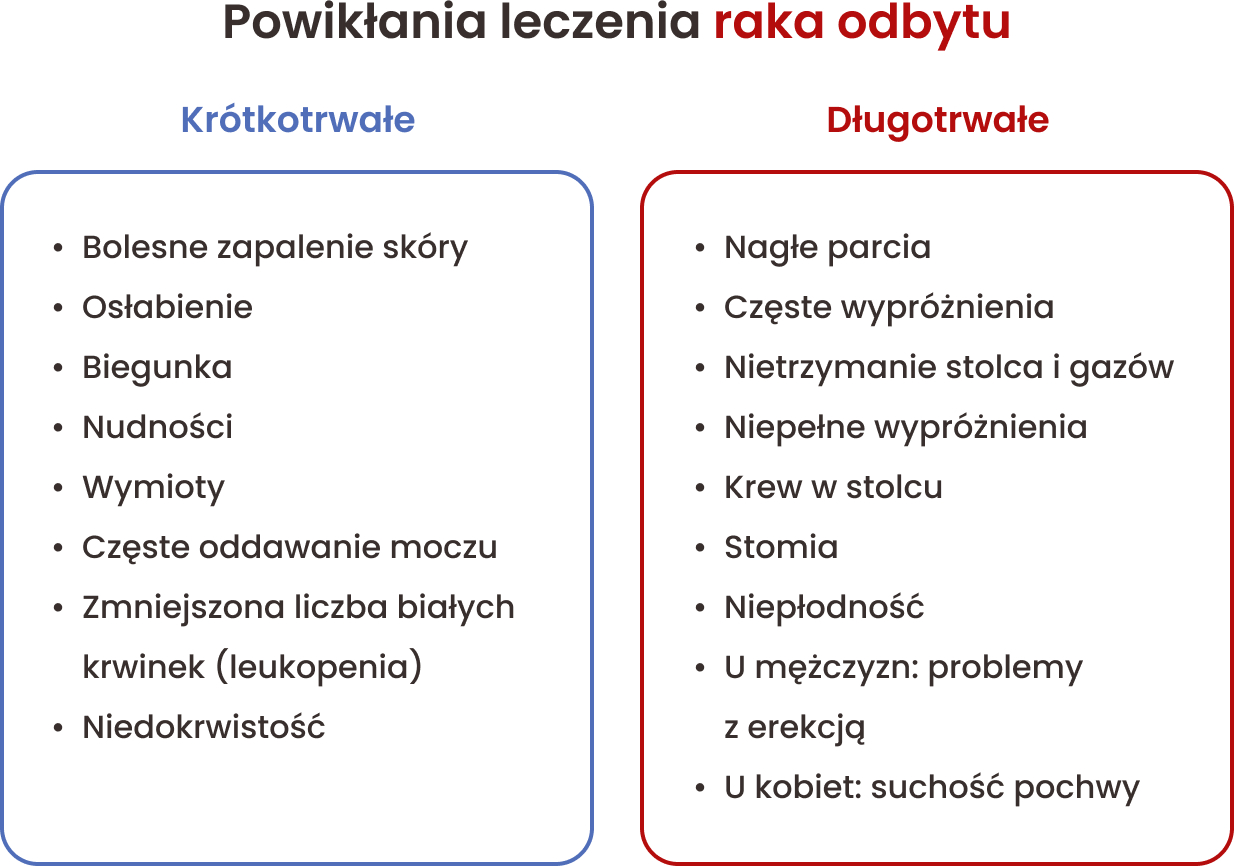
Możliwe powikłania seksualne i hormonalne
U mężczyzn mogą wystąpić problemy z erekcją oraz, w wyniku napromieniania jąder, niepłodność i zmniejszenie produkcji hormonów. Dlatego młodszym mężczyznom zaleca się zdeponowanie nasienia w banku. U kobiet może dojść do suchości pochwy, co sprawia, że stosunki płciowe są bolesne, a u tych, które nie współżyją, pochwa może zarastać, dlatego zaleca się jej regularne sztuczne rozszerzanie. Młodsze kobiety mogą także wcześniej wejść w menopauzę, co warto omówić z ginekologiem, by rozważyć hormonoterapię zastępczą.
Stomia – kiedy i dlaczego jest potrzebna?
W przebiegu leczenia raka odbytu niezbędne może być wyłonienie stomii, czasowej lub stałej. Stomia to chirurgicznie utworzone połączenie między jelitem (grubym lub cienkim) a skórą, które umożliwia wydalanie treści jelitowej, gdy naturalne drogi wydalania są zablokowane lub uszkodzone, dlatego często bywa określana jako sztuczny odbyt.
Rokowanie w raku odbytu
Rokowanie w raku odbytu zależy przede wszystkim od stopnia zaawansowania nowotworu w momencie rozpoznania, a wśród najważniejszych niekorzystnych czynników rokowniczych wskazać można:
- duży rozmiar guza pierwotnego,
- przerzuty do regionalnych węzłów chłonnych,
- płeć męską,
- owrzodzenie skóry.
Należy jednak podkreślić, że płaskonabłonkowy rak brzegu i kanału odbytu jest nowotworem promienioczułym. Nawet u chorych z rakiem o bardzo dużym zaawansowaniu miejscowym możliwe jest wyleczenie i chorzy ci powinni być leczeni radykalnie.
Nawrót miejscowy lub w regionalnych węzłach chłonnych ma miejsce zazwyczaj w czasie pierwszych 3 lat po leczeniu. Przerzuty odległe po leczeniu występują rzadko — u około 10–15% chorych. Wskaźnik pięcioletnich przeżyć w Polsce wynosi średnio 50%. Wykrycie raka we wczesnym stadium znacząco poprawia rokowania, a według danych światowych nawet 80% chorych przeżywa ponad 5 lat.
[1] Socha, J., & Bujko, K. (2020). Rak kanału i rak brzegu odbytu. Onkologia w Praktyce Klinicznej-Edukacja, 6(6), 438-444.
[2] National Comprehensive Cancer Network. Anal Carcinoma (Version 1.2024) [Internet]. 2024 [2.10.2024]. https://www.nccn.org/professionals/physician_gls/pdf/anal.pdf
[3] Rao, S., Guren, M. G., Khan, K., Brown, G., Renehan, A. G., Steigen, S. E., ... & Arnold, D. (2021). Anal cancer: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up☆. Annals of Oncology, 32(9), 1087-1100.
[4] Amin BA, Edge SB. AJCC cancer staging manual. 8th ed. Springer, New York 2017.
[5] Wojciechowska U, Barańska K, Miklewska M, Didkowska JA. Cancer incidence and mortality in Poland in 2020. Nowotwory. Journal of Oncology 2023;73(3):129-145. DOI: https://doi.org/10.5603/NJO.2023.0026
[6] Narodowy Instytut Onkologii im. Marii Skłodowskiej-Curie – Państwowy Instytut Badawczy. Raport otwarcia Narodowej Strategii Onkologicznej [Internet]. Warszawa: Narodowy Instytut Onkologii im. Marii Skłodowskiej-Curie – Państwowy Instytut Badawczy. 2021 [15.03.2024]. https://nio.gov.pl/wp-content/uploads/2024/01/Raport-otwarcia-Narodowej-Strategii-Onkologicznej-22.02.2022r.pdf
[7] Ferlay J, Ervik M, Lam F, Laversanne M, Colombet M, Mery L, Piñeros M, Znaor A, Soerjomataram I, Bray F. Global Cancer Observatory: Cancer Today {Internet]. Lyon, France: International Agency for Research on Cancer. 2024 [27.01.2024]. https://gco.iarc.fr/today.

