Leczenie
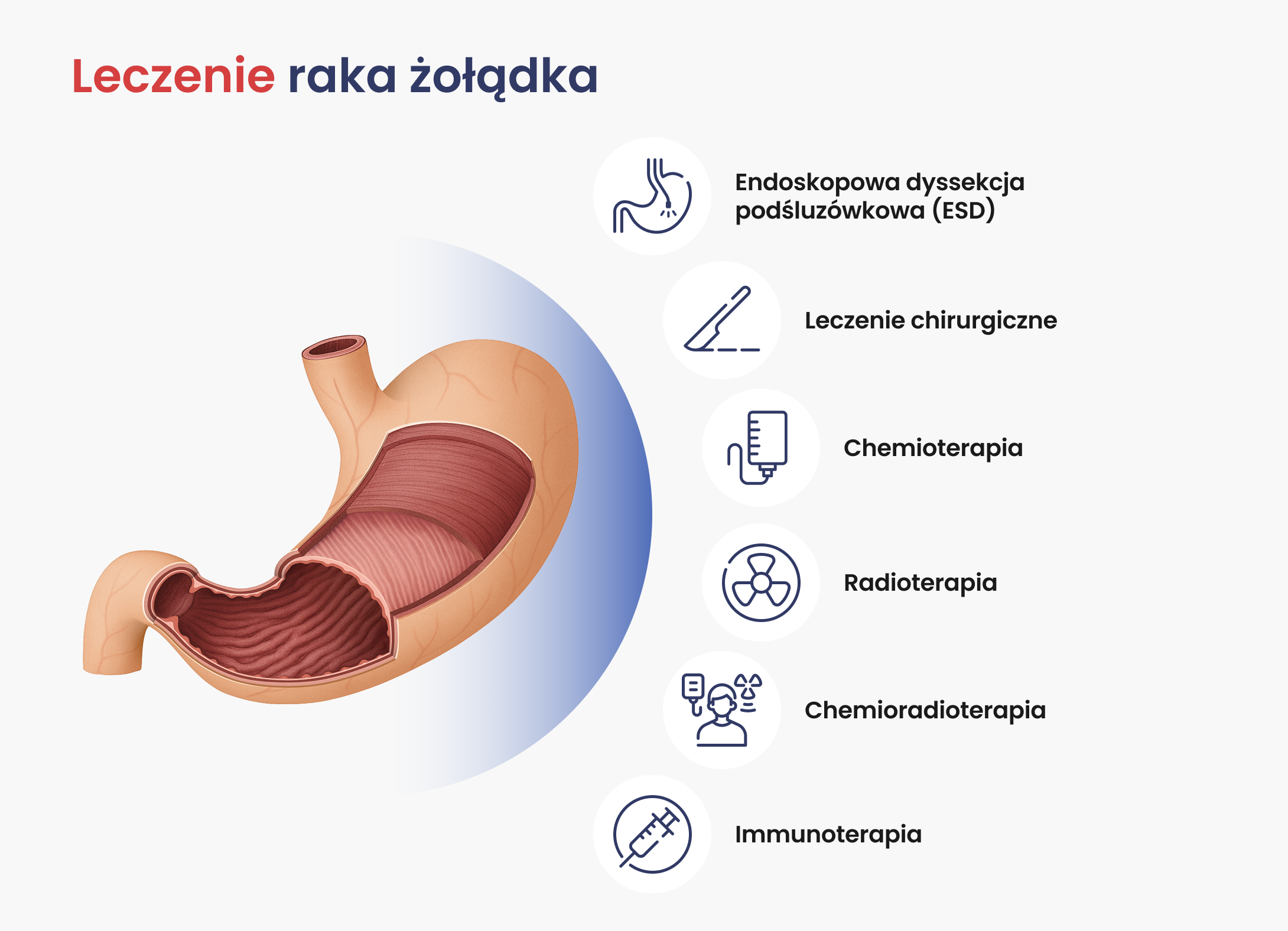
Leczenie raka żołądka zależy od stadium choroby i ogólnego stanu zdrowia pacjenta. W bardzo wczesnych przypadkach możliwe jest endoskopowe usunięcie zmiany, bez operacji i długiej rekonwalescencji. W bardziej zaawansowanych stadiach stosuje się operacje częściowe lub całkowite żołądka, często wspierane chemioterapią przed i po zabiegu. U niektórych pacjentów pomocne są terapie celowane, immunoterapia lub specjalistyczna chemioterapia perfuzyjna, polegająca na przepłukiwaniu jamy brzusznej specjalnym roztworem zawierającym chemioterapeutyki. Ważne jest też wsparcie dietetyczne, leczenie objawowe i pomoc psychologiczna, które pomagają lepiej radzić sobie z leczeniem i zachować komfort życia na każdym etapie terapii.
Jak wygląda terapia raka żołądka: od wczesnych zmian po zaawansowaną chorobę
Leczenie raka żołądka zależy od stopnia zaawansowania choroby, lokalizacji guza, typu histologicznego oraz ogólnego stanu zdrowia pacjenta. Plan terapii ustala się indywidualnie, zwykle po omówieniu przypadku w zespole wielodyscyplinarnym (konsylium lekarskie).
Leczenie wczesnego raka żołądka
U niektórych osób z bardzo wczesnym rakiem żołądka (ograniczonym do błony śluzowej, bez przerzutów do węzłów) możliwe jest leczenie endoskopowe – endoskopowa dyssekcja podśluzówkowa (ESD- Endoscopic Submucosal Dissection) pozwalająca na usunięcie wczesnych zmian, po spełnieniu określonych kryteriów wielkości i lokalizacji zmiany, bez konieczności całkowitej resekcji żołądka. Lekarz wykonuje go za pomocą endoskopu, czyli cienkiej rurki wprowadzonej przez usta, dzięki czemu nie trzeba usuwać całego żołądka. Po zabiegu pacjent zwykle szybciej wraca do normalnego życia, a skuteczność leczenia jest podobna do operacji, przy mniejszym ryzyku powikłań. Badanie wykonuje się zwykle w znieczuleniu lub sedacji, a pacjent po zabiegu pozostaje pod obserwacją.
Leczenie miejscowo zaawansowanego raka żołądka (stadium IB–III)
Leczenie chirurgiczne jest metodą leczenia raka żołądka w stadium, w którym nowotwór nie dał przerzutów odległych i możliwe jest jego całkowite usunięcie. W wielu przypadkach leczenie operacyjne jest wspierane przez leczenie okołooperacyjne, które obejmuje chemioterapię podawaną przed i po operacji, a czasem także radioterapii.
Cel i zakres leczenia chirurgicznego
Celem leczenia chirurgicznego jest całkowite usunięcie guza nowotworowego wraz z odpowiednim marginesem zdrowej tkanki oraz okolicznymi węzłami chłonnymi, aby zminimalizować ryzyko nawrotu choroby. W zależności od położenia guza wykonuje się:
- gastrektomię subtotalną – usunięcie części żołądka, stosowane, gdy guz jest położony w dolnej części narządu.
- gastrektomię totalną – usunięcie całego żołądka, konieczna w przypadku guzów obejmujących większą część lub górną część żołądka.
- resekcję proksymalną - usunięcie górnej części żołądka, stosowaną w wybranych przypadkach guzów położonych w tej okolicy.
- limfadenektomię – usunięcie okolicznych węzłów chłonnych, co zwiększa szansę na całkowite usunięcie choroby i dokładną ocenę zaawansowania.
Możliwe powikłania leczenia chirurgicznego
Operacja raka żołądka, zwłaszcza całkowite lub częściowe usunięcie żołądka (gastrektomia), to poważny zabieg, który niesie ze sobą ryzyko powikłań zarówno w okresie bezpośrednio pooperacyjnym, jak i w dłuższej perspektywie.
Bezpośrednio po zabiegu może dojść do:
- krwawienia,
- zakażenia,
- powikłań zatorowo-zakrzepowych
- nieszczelności zespolenia.
Z kolei, powikłania późne (odległe), związane ze zmienionym funkcjonowaniem układu pokarmowego mogą obejmować:
- zespół poposiłkowy (dumping syndrome) – szybkie przechodzenie treści pokarmowej do jelita cienkiego, co prowadzi do objawów takich jak: osłabienie, poty, kołatanie serca, ból brzucha, biegunka lub uczucie omdlenia po jedzeniu.
- biegunki – mogą utrzymywać się przez kilka miesięcy po operacji.
- niedobory pokarmowe – po usunięciu żołądka organizm gorzej wchłania niektóre składniki odżywcze, zwłaszcza witaminę B12, żelazo, wapń i kwas foliowy. Może to prowadzić do anemii i innych powikłań metabolicznych.
- utratę masy ciała i trudności w przyjmowaniu pokarmów – pacjenci muszą jeść mniejsze, częstsze posiłki, a dolegliwości po jedzeniu i problemy z trawieniem powodują utratę masy ciała.
- zgagę, ból brzucha – mogą pojawiać się po jedzeniu.
- zaburzenia motoryki przewodu pokarmowego, np. opóźnione opróżnianie żołądka (jeśli jego część została zachowana).
Chemioterapia okołooperacyjna
U większości pacjentów z rakiem żołądka w stadium IB–III (czyli bez przerzutów odległych, ale z ryzykiem zajęcia węzłów chłonnych) zaleca się zastosowanie chemioterapii okołooperacyjnej, czyli podawanej zarówno przed operacją (neoadjuwantowej), jak i po operacji (adjuwantowej). Leczenia takie powinno być przedyskutowane i zaplanowane na konsylium. Chemioterapia neoadjuwantowa (przedoperacyjna) ma na celu zmniejszenie guza, ułatwienie jego całkowitego usunięcia podczas operacji oraz zniszczenie ewentualnych mikroprzerzutów. Z kolei chemioterapia pooperacyjna (adjuwantowa) ma za zadanie wyeliminować pozostałe po zabiegu komórki nowotworowe i zmniejszyć ryzyko nawrotu choroby.
Radioterapia w leczeniu raka żołądka
Radioterapia w tym przypadku raka żołądka stosowana jest rzadko, w sytuacjach, gdy:
- podczas operacji usunięto zbyt małą liczbę węzłów chłonnych (co może oznaczać, że nie wszystkie ogniska choroby zostały wycięte),
- istnieją czynniki ryzyka wznowy miejscowej nowotworu (np. guz był duży, naciekał okoliczne tkanki lub margines chirurgiczny – czyli granica między zdrową a chorą tkanką – był zbyt wąski),
- w badaniu histopatologicznym stwierdzono obecność komórek nowotworowych w marginesie resekcji (margines resekcji w operacji onkologicznej to pas zdrowej tkanki, który chirurg usuwa razem z guzem nowotworowym).
- W sytuacjach paliatywnych, np. w celu ograniczenia krwawienia z guza żołądka.
W przypadku raka żołądka, radioterapia pooperacyjna jest zwykle łączona z chemioterapią (tzw. chemioradioterapia), co zwiększa skuteczność leczenia.
Leczenie zaawansowanego i przerzutowego raka żołądka (stadium IV)
U wybranych chorych czasem wykonuje się:
- dootrzewnową chemioterapię perfuzyjną w hipertermii (HIPEC).
- chemioterapię perfuzyjną
- immunoterapię.
Dootrzewnowa chemioterapia perfuzyjna w hipertermii (HIPEC)
Jest to specjalistyczna metoda leczenia nowotworów w stadium rozsiewu w jamie brzusznej. Jej nazwa opisuje dokładnie, na czym polega. Dootrzewnowa – oznacza, że leczenie odbywa się bezpośrednio w jamie otrzewnej (czyli w "worku" wyścielającym wnętrze brzucha i obejmującym narządy).
Chemioterapia perfuzyjna
Polega na przepłukiwaniu jamy brzusznej specjalnym roztworem zawierającym chemioterapeutyki. W hipertermii – roztwór jest podgrzewany, co zwiększa przepuszczalność błon komórkowych nowotworu, a to zwiększa skuteczność działania leków. Bezpośrednie podanie leku do jamy brzusznej pozwala osiągnąć dużo wyższe stężenie chemioterapii w miejscu występowania zmian nowotworowych niż w tradycyjnym, dożylnym podaniu – a jednocześnie ograniczyć ogólnoustrojowe działania niepożądane. U chorych, u których komórki nowotworowe wykazują nadekspresję białka HER2 (tzw. HER2-dodatni rak żołądka), do chemioterapii dodaje się lek celowany, który blokuje działanie tego białka i zwiększa skuteczność leczenia.
Immunoterapia
Polega na pobudzeniu układu odpornościowego do walki z nowotworem. U chorych z wysoką ekspresją białka PD-L1 (CPS ≥5) lub z obecnością niestabilności mikrosatelitarnej (MSI-H), do chemioterapii można dodać lek immunokompetentny. U pacjentów z MSI-H lub deficytem naprawy niesparowanych zasad DNA (dMMR) immunoterapia może być stosowana nawet jako leczenie pierwszego rzutu lub w kolejnych liniach leczenia.
Leczenie objawowe i poprawa jakości życia
Operacje w stadium IV nie są standardem i nie prowadzą do wyleczenia, ale mogą być stosowane w celu złagodzenia objawów, np. usunięcia guza powodującego niedrożność przewodu pokarmowego, krwawienie lub perforację. W wyjątkowych sytuacjach, przy ograniczonej liczbie przerzutów (tzw. choroba oligometastatyczna), można rozważyć leczenie skojarzone (operacja + chemioterapia), ale decyzja taka powinna być podejmowana indywidualnie w wyspecjalizowanym ośrodku.
Radioterapia może być stosowana w celu łagodzenia bólu, krwawień lub innych dolegliwości spowodowanych przez pierwotny guz lub przerzuty. Bardzo ważna jest opieka wspomagająca, czyli leczenie objawowe mające na celu poprawę komfortu życia chorego. Stosuje się wówczas metody łagodzące ból, nudności, wymioty, leczenie niedrożności (np. stenty, zespolenia omijające), wsparcie psychologiczne i dietetyczne. W przypadku trudności z jedzeniem możliwe jest założenie sondy odżywczej lub żywienie dożylne.
Program lekowy
W Polsce nowoczesne leki dla pacjentów z rakiem żołądka są dostępne w ramach programu lekowego B.58. Program lekowy pozwala pacjentom otrzymać nowoczesne i często kosztowne leki, które nie są dostępne w standardowym leczeniu. Programy te są dokładnie określone i przeznaczone dla osób z konkretnymi chorobami, które spełniają określone kryteria. Każdy program zawiera informacje o tym:
- kto może z niego korzystać,
- kto jest wykluczony z leczenia,
- jak i w jakiej dawce podaje się lek,
- jakie badania są potrzebne przed i w trakcie leczenia.
Pacjenci zakwalifikowani do programu mogą korzystać z leczenia bezpłatnie. Decyzję o przyjęciu do programu podejmuje lekarz w specjalistycznej placówce, która realizuje program.
Źródła:
- Rak żołądka: Poradnik dla pacjentów – informacje oparte na wytycznych ESMO dotyczących praktyki klinicznej wer. 2012.1
- Martín-Broto, Javier, et al. "Managing advanced soft tissue sarcoma in these unprecedented times: looking into different scenarios through practice cases."
- NCCN guidelines for patients, Stomach cancer, 2023
- NIH Gastric Cancer Treatment (PDQ®)–Health Professional Version, Internet]. 2025 [25.04.2025]. https://www.cancer.gov/types/stomach/hp/stomach-treatment-pdq
- National Comprehensive Cancer Network. Gastric Cancer Version 2.2025 — April 4, [Internet]. 2025 [25.04.2025]. https://www.nccn.org/professionals/physician_gls/pdf/gastric.pdf
- Richter, P., Wallner, G., Zegarski, W., Sierżęga, M., Kołodziejczyk, P., Nasierowska-Guttmejer, A., ... & Szczepanik, A. (2022). Polski konsensus diagnostyki i leczenia raka żołądka–aktualizacja 2022. Biuletyn Polskiego Towarzystwa Onkologicznego Nowotwory, 7(5), 381-388.

